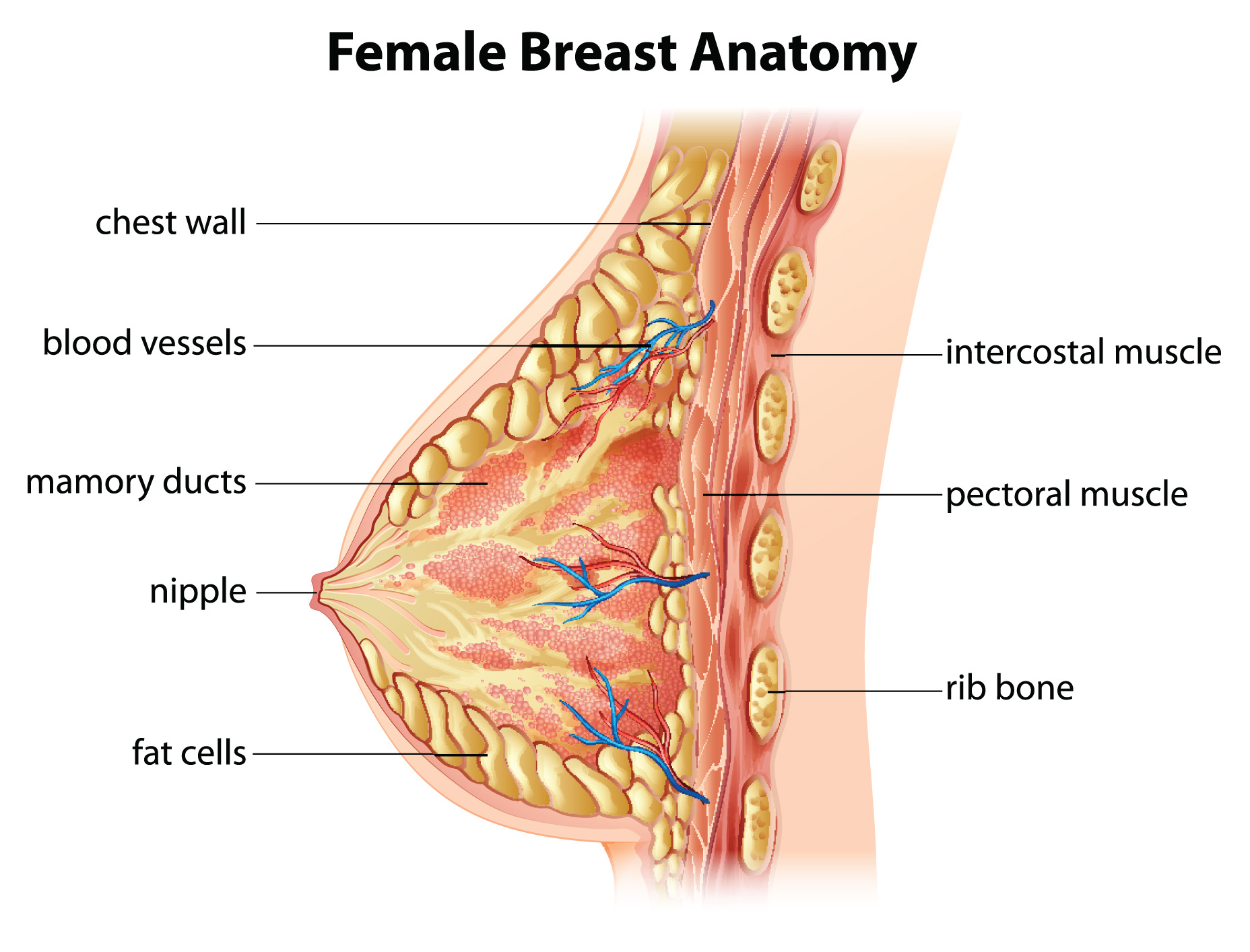
Ο μαστός είναι όργανο που αποτελείται από λιπώδη και αδενικά στοιχεία (μαζικός αδένας). Βρίσκεται μπροστά από το πρόσθιο θωρακικό τοίχωμα και αποτελεί ιδιαίτερο χαρακτηριστικό των θηλαστικών. Ο ρόλος του είναι ζωτικός κατά τη γαλουχία με την παραγωγή γάλακτος, ενώ αποτελεί σύμβολο της θηλυκότητας και της μητρότητας. Η έγκαιρη διάγνωση και η πρόληψη των παθήσεων του μαστού συμβάλλουν στη μείωση της νοσηρότητας και της θνητότητας. Η χειρουργική του μαστού πρέπει να εξασφαλίζει ένα άριστο ογκολογικό αποτέλεσμα και το καλύτερο δυνατό αισθητικό αποτέλεσμα (ογκοπλαστική χειρουργική).
Οι καλοήθεις παθήσεις του μαστού είναι πολλές. Σε κάθε περίπτωση πρέπει να γίνεται αποκλεισμός της ύπαρξης κακοήθειας, καθώς συνήθως τα συμπτώματα είναι παρόμοια. Έτσι, μια καλοήθης αλλοίωση μπορεί να εμφανιστεί ως ψηλαφητή μάζα, πόνος, έκκριμα θηλής, γαλακτόρροια, φλεγμονή κ.α.
Οι ινοκυστικές αλλοιώσεις αποτελούν ένα ευρύ φάσμα αλλοιώσεων καλοήθους βιολογικής συμπεριφοράς. Τέτοιες αλλοιώσεις είναι η ίνωση, οι κυστικές αλλοιώσεις, η θηλωμάτωση, η σκληρυντική αδένωση, η άτυπη υπερπλασία των πόρων κ.α. Όταν όμως συνυπάρχει κυτταρική ατυπία (όπως στην άτυπη υπερπλασία των πόρων) υπάρχει αυξημένος σχετικός κίνδυνος ανάπτυξης κακοήθειας.
Άλλες καλοήθεις παθήσεις είναι το ενδοπορικό θήλωμα, η πορεκτασία, οι κύστεις, τα αποστήματα, το αιμάτωμα, η κυστική λιπονέκρωση, η γυναικομαστία στους άνδρες, η γιγαντομαστία, φλεγμονές (μαστίτιδα, αποστήματα, συρίγγια, νόσος Mondor – επιπολής θρομβοφλεβίτιδα) και οι καλοήθεις όγκοι (ινοαδένωμα, φυλλοειδής όγκος, αμάρτωμα, αιμαγγείωμα, λίπωμα).
Το ινοαδένωμα είναι ο συχνότερος καλοήθης όγκος του μαστού. Απασχολεί συχνά νεαρές γυναίκες που προσέρχονται στους ειδικούς του μαστού. Είναι συνήθως μονήρες , μπορεί όμως να είναι και πολλαπλό , στον ένα ή και στους δύο μαστούς. Το ινοαδένωμα είναι μια καλοήθης κατάσταση που δεν προδιαθέτει σε εμφάνιση κακοήθειας. Ωστόσο, πολύ σπάνια αναφέρεται ανάπτυξη κακοήθειας στην περιφέρεια ενός ινοαδενώματος, ενώ υπάρχουν και πιο σπάνιοι όγκοι που μοιάζουν απεικονιστικά με το ινοαδένωμα, αλλά έχουν κακοήθη συμπεριφορά (π.χ. φυλλοειδές κυστεοσάρκωμα). Έτσι, σε περιπτώσεις γυναικών άνω των 25 ετών, ή σε περιπτώσεις ταχείας ανάπτυξης και αύξησης του μεγέθους συνιστάται η χειρουργική αφαίρεσή του , σε υγιή όρια.
Οι κακοήθεις όγκοι του μαστού είναι κυρίως τα καρκινώματα , ενώ πιο σπάνιοι είναι οι μεσεγχυματικής προέλευσης όγκοι.
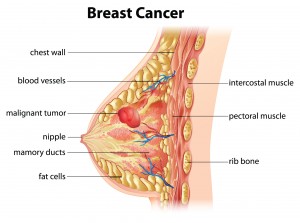
Ο καρκίνος του μαστού είναι ο συχνότερος κακοήθης όγκος του γυναικείου πληθυσμού και αποτελεί τη δεύτερη αιτία θανάτου από κακοήθεια. Προδιαθεσικοί παράγοντες θεωρούνται η πρώιμη εμμηναρχή, η όψιμη εμμηνόπαυση, η ατεκνία, η ηλικία πρώτης κύησης >35ετών, το θετικό οικογενειακό ιστορικό, η ηλικία, το ιστορικό καρκίνου στον άλλο μαστό, περιβαλλοντικοί παράγοντες (διατροφή, παχυσαρκία, κατανάλωση οινοπνεύματος, ακτινοβολία).
Η διάγνωση του καρκίνου είναι υψίστης σημασίας, καθώς η έγκαιρη διάγνωση και αντιμετώπιση κυριολεκτικά σώζει ζωές. Γίνεται με το ιστορικό, την κλινική εξέταση, τη μαστογραφία και τις λοιπές απεικονιστικές μεθόδους (υπερηχογράφημα, ψηφιακή μαστογραφία, μαγνητική μαστογραφία), την παρακέντηση-κυτταρολογική εξέταση (FNA) και τη λήψη ιστοτεμαχίου με κόπτουσα βελόνη για ιστολογική εξέταση (core biopsy). Μια σειρά άλλων διαγνωστικών εξετάσεων βοηθούν στη σταδιοποίηση (γενική αίματος, βιοχημικός έλεγχος, καρκινικοί δείκτες-CA15-3, ακτινογραφία ή αξονική τομογραφία θώρακος, σπινθηρογράφημα οστών, υπερηχογράφημα ήπατος). Η σταδιοποίηση γίνεται με το σύστημα TNM (T-tumor, N-nodes, M-metastasis).
Συνιστάται για την έγκαιρη διάγνωση σε κάθε γυναίκα :
- Mαστογραφία αναφοράς στα 35 έτη
- Αυτοεξέταση μία φορά το μήνα
- Μαστογραφία μία φορά το χρόνο μετά τα 40 έτη (ή υπερηχογράφημα σε περίπτωση πυκνών μαστών)
- Κλινική εξέταση από ειδικό χειρουργό μία φορά το χρόνο μετά τα 40 έτη
Οι ιστολογικοί τύποι του καρκίνου του μαστού είναι πολλοί . Γενικά, διακρίνουμε δύο κύριους ιστολογικούς τύπους, ανάλογα με την προέλευση των κακοήθων κυττάρων, τον πορογενή και το λοβιακό καρκίνο,. Ανάλογα με τη διήθηση ή όχι διακρίνουμε το διηθητικό και το μη-διηθητικό καρκίνο (in-situ). Ο πιο συχνός τύπος είναι το διηθητικό πορογενές καρκίνωμα. Η έκφραση ή όχι ειδικών υποδοχέων οιστρογόνων ή προγεστερόνης αποτελούν σημαντικούς προγνωστικούς παράγοντες και λαμβάνονται υπ’ όψιν για την επιλογή της κατάλληλης θεραπείας. Ειδικά μικροσκοπικά μορφολογικά χαρακτηριστικά οδηγούν στο χαρακτηρισμό των διαφόρων μορφών καρκίνου ως φλεγμονώδη, μεταπλαστικό, αδενοκυστικό, θηλώδη, σωληνώδη, βλεννώδη, φαγεσωρικό, μυελοειδή, νόσος Paget της θηλής κλπ. Σπάνιες μορφές κακοήθειας είναι οι μεσεγχυματικής προέλευσης όγκοι (σαρκώματα), το λέμφωμα, το μελάνωμα κ.α.
Η αντιμετώπιση του καρκίνου είναι κατά βάση χειρουργική. Συμπληρωματικός είναι ο ρόλος της ακτινοθεραπείας, της χημειοθεραπείας και της ορμονικής θεραπείας
Αξίζει να αναφερθεί ότι έχουν αναπτυχθεί διάφορες τεχνικές αντιμετώπισης μικρών αψηλάφητων αλλοιώσεων του μαστού. Πρόκειται για τεχνικές εντοπισμού, στερεοτακτικού προσδιορισμού και αφαίρεσης (με συρμάτινο οδηγό), υποβοηθούμενης από κενό βιοψίας (vacuum-assisted breast biopsy-mammotome) ή διαδερμικής απομάκρυνσης- νέκρωσης του όγκου (Radiofrequency ablation, Laser, Cryosurgery).
Οι επεμβάσεις ανάλογα με την έκταση της εκτομής διακρίνονται σε απλή βιοψία, ευρεία τοπική εκτομή, τεταρτεκτομή, μερική μαστεκτομή, απλή (ολική) μαστεκτομή, εκτεταμένη ολική μαστεκτομή, τροποποιημένη ριζική μαστεκτομή, μαστεκτομή με διατήρηση δέρματος, υποδόρια μαστεκτομή. Οι επεμβάσεις του μαστού συνδυάζονται συχνά με λεμφαδενικό καθαρισμό της σύστοιχης μασχάλης. Οι ενδείξεις και η επιλογή της κατάλληλης επέμβασης υπόκεινται σε αυστηρά καθορισμένα πρωτόκολλα με βάση πολλούς παράγοντες, όπως το μέγεθος του όγκου, το μέγεθος του μαστού, η θέση του όγκου σε σχέση με τη θηλή, τα απεικονιστικά ευρήματα, το λοιπό ιστορικό, η επιθυμία της ασθενούς κ.α. Απαραίτητη είναι η εμπειρία του χειρουργού και η λεπτομερής ενημέρωση της ασθενούς για τα πλεονεκτήματα και τα μειονεκτήματα ή τις πιθανές επιπλοκές της κάθε επέμβασης.
Σε κατάλληλες περιπτώσεις μικρών όγκων (T1, T2) υπάρχει η δυνατότητα συντηρητικής επέμβασης (ευρεία τοπική εκτομή ή τεταρτεκτομή) ώστε να διασφαλιστεί ένα καλό αισθητικό αποτέλεσμα. Σε αυτές τις περιπτώσεις η θεραπεία μπορεί να συνδυαστεί με ακτινοθεραπεία και μασχαλιαίο λεμφαδενικό καθαρισμό.
Για τη βελτίωση του αισθητικού αποτελέσματος ο χειρουργός οφείλει να πραγματοποιεί τις τομές κατά μήκος των λεγόμενων γραμμών του Langer, σεβόμενος τους υποκείμενους ιστούς και τις δομές του μαζικού αδένα. Οι ογκοπλαστικές επεμβάσεις του μαστού αποτελούν τεχνικές που έχουν ως στόχο το καλύτερο δυνατό κοσμητικό αποτέλεσμα. Υπάρχει επίσης η δυνατότητα επανορθωτικής επέμβασης σε συνεργασία με πλαστικό χειρουργό με την τοποθέτηση ειδικών προθεμάτων (σιλικόνης), χρήση διατατήρα ιστών ή δημιουργία κρημνών για την αισθητική αποκατάσταση. Η επέμβαση αποκατάστασης μπορεί να γίνει στον ίδιο ή σε μεταγενέστερο χρόνο (μετάχρονη) όπου παρατηρούνται συνήθως καλύτερα αποτελέσματα, με την πάροδο του χρόνου της πιθανής χημειο – και ακτινοθεραπείας και την καλύτερη επούλωση του τραύματος. Η χειρουργική του μαστού οφείλει να έχει ως στόχο το καλύτερο δυνατό ογκολογικό αλλά και αισθητικό αποτέλεσμα, για τη βελτίωση της επιβίωσης, αλλά και της ψυχολογίας και της ποιότητας ζωής της ασθενούς.